Deník z intenzivky: Lidé mají strach a radit jim „nebojte se“ nefunguje, říká lékař podpůrné a paliativní péče
Máme dost lůžek? Je dost plicních ventilátorů? A hlavně: bude dost personálu, který by je obsluhoval? Na to, čím momentálně procházejí lékaři a sestry intenzivní péče, budeme postupně přinášet odpovědi v této časosběrné reportáži z Kliniky anesteziologie, resuscitace a intenzivní medicíny 1. lékařské fakulty Univerzity Karlovy a Všeobecné fakultní nemocnice v Praze, kde se připravují na možný příliv pacientů s těmi nejzávažnějšími komplikacemi způsobenými koronavirem covid-19. Všechny díly Deníku z intenzivky si můžete přečíst zde.
Den 28 (22. dubna)
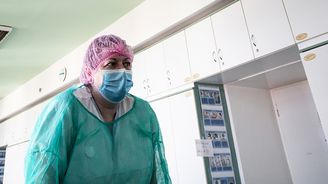
Když vedoucí lékař Ondřej Kopecký před třemi lety spoluzakládal Centrum podpůrné a paliativní péče ve Všeobecné fakultní nemocnici, nepředstavoval si, že bude poskytovat psychickou podporu pacientům přes respirátor. Jenže momentální situace v nemocnicích si žádá řadu nestandardních opatření, a proto dnes sedí u postarší pacientky hospitalizované na JIP plicního oddělení a nabízí slova povzbuzení a představuje možná řešení situace i léčby přes plastový ochranný štít a oblečený do bílé ochranné kombinézy.
„Posledně, když jsme spolu mluvili, tak jste měla černé myšlenky…“ říká pacientce, která vypadá, že v jeho očích – jediné rozpoznatelné části obličeje – hledá pochopení.
„Ty mám pořád,“ odpovídá pacientka. „Já se z toho už zblázním. Co mě to na starý kolena potkalo?“
Pacientka má zhoubné nádorové onemocnění a svízelnou rodinnou situaci. Zároveň je i covid pozitivní, což komplikuje její přesun do příslušného zdravotnického zařízení.
„Hlavně abych už měla ten test negativní,“ říká pacientka. Kopecký nabízí možnosti řešení a vysvětluje další kroky. Soustředí se na pozitivní zprávy, například na to, že nádor nejspíše umožní žít ještě řadu měsíců, možná i let.
„To je dobrá zpráva,“ souhlasí pacientka.
Navigace ve vzduchoprázdnu
Paliativní péče je mladý obor, zvlášť pak v České republice, kde je často nesprávně vnímán pouze jako „péče u umírající“. Centrum podpůrné a paliativní péče poskytuje podporu pro osoby se závažným onemocněním a zaměřuje se na úlevu od symptomů a stresu, které vážné nemoci provázejí. Součástí paliativního týmu je lékař, sestra, psycholog, kaplan, sociální pracovnice a také konzultant farmakologie a fyzioterapeut. Jejich společným cílem je zlepšit kvalitu života pacienta i jeho rodiny, a to s respektem k jeho potřebám i životním hodnotám.
„Když má člověk těžkou nemoc, život se promění a přináší spoustu nových potřeb a složitostí,“ říká Kopecký. „Každý přemýšlí, co bude dál, jak to řekne rodičům nebo blízkým, jak bude chodit do práce, jak to promění vztahy...“
Pacient, který si projde akutní péčí, se podle něj v určitém momentě ocitne ve „vzduchoprázdnu“ a neví, kdo se o něj bude starat, když se stav začne komplikovat.
„Hledali jsme způsob, jak pomoci lidem, kteří se ocitnou v tom vzduchoprázdnu, a současně také, jak pomoci i jejich blízkým,“ říká.
Centrum podpůrné a paliativní péče ve VFN je součástí pilotního programu ministerstva zdravotnictví, ve kterém se sleduje činnost paliativních týmů i jejich dopad na život pacientů.
„Pomohli jsme za dobu existence centra už více než tisíci pacientů s těžkou nemocí,“ říká Kopecký.
Co je pro vás důležité?
Co se týče podpůrné péče o pacienty s koronavirem, centrum se muselo rychle přizpůsobit nové situaci.
„Jiné je to teď v tom, že se musím obléknout do těch ochranných pomůcek, když mluvím s pacientem, takže není možné, aby se pacient například na něco zeptal, já si to napsal a řekl, že zjistím, jak to je, a vrátím se za dvě minuty,“ řekl. „To teď nejde. Je nutné si to všechno lépe naplánovat.“
Některým pacientům teď zase velmi chybí kontakt s rodinou, protože musí pobývat v izolaci. Centru se díky sponzorskému daru podařilo zajistit několik tabletů, aby mohli pacienti provádět videohovory se svými blízkými.
Paliativní tým vždy přichází na výzvu ošetřujícího lékaře nebo i na žádost pacienta samotného. Podpora je možná i u pacientů v umělém spánku. Z jednotky intenzivní péče například zavolají, že mají mladého pacienta v těžkém stavu, který má manželku a malé děti, a lékaři mají strach, že pacient zemře.
„Pro nás to znamená potkat se s jeho ženou a zjistit, jak můžeme rodině pomoci,“ říká. Následuje série otázek typu: Jak rozumíte současné situaci? Co byste potřebovali vědět? Co je pro vás nyní důležité? Jak to zvládáte? Jak můžeme pomoci? Chtějí děti tatínka vidět? Povídáte si s nimi o tatínkově nemoci?
„Ať už to totiž tatínek přežije nebo ne, život pozůstalých se bude odvíjet podle toho, co se odehrálo, když byl táta ještě naživu,“ říká.
Hromada strachu
Kromě péče o pacienty centrum momentálně poskytuje skupinové terapie i pro personál Kliniky anesteziologie, resuscitace a intenzivní medicíny 1. LF UK a VFN v Praze. Klinika tak chce předejít situaci jako v Itálii, kde nepřipravené sestry kromě návalu práce bojují teď ještě s posttraumatickou stresovou poruchou.
„Klinika se o nás dobře stará,“ říká zástupkyně staniční sestry Romana Pucholtová. Sestry se sezení účastní dobrovolně ve svém vlastním volném čase a chválí si je.
„Dlouhodobý stres může vyvolat úzkosti a poruchy spánku,“ říká psycholožka centra Zuzana Čepelíková, která vede terapeutická setkání se sestrami, pro které byla příprava na možný nával pacientů velkou psychickou zátěží a stresem z neznámého. Na sezeních se probírá, jak se cítí a z čeho mají obavy.
„Mám strach o rodinu,“ říká jedna sestra.
„Mám strach, že někoho nakazím,“ říká druhá.
„Mám strach, že to nikdy neskončí,“ říká další.
Strach je faktor, který se v současné situaci řeší možná nejvíc. A to jak s personálem, tak s pacienty. A nakonec i v běžné populaci.
„Lidi mají dneska strach přijít do kontaktu s jinými lidmi, mají strach chodit do nemocnice,“ potvrzuje Kopecký. „Najednou je všude hromada strachu. Mrzí mě to.“
Podle něj se díky všeobecnému strachu zhoršuje dostupnost péče i kontakt s blízkými. „To je traumatizující pro umírající a pozůstalé,“ říká.
Doporučuje, že strach je dobré vzít na vědomí a přijmout ho jako něco, co tu je. S pacienty probírá to, z čeho mají strach a co se dá dělat pro to, aby byl jejich život naplněn něčím dobrým.
„Nebojte se“ je naopak úplně nejhorší rada pro někoho, kdo bojuje se strachem. „Je to naučený vzorec a lidi to říkají v dobré vůli,“ říká, „ale logicky to úplně nefunguje.“
Pro každého prý lze něco dobrého udělat, ať už zmírnit jeho obtíže nebo vyplnit jeho samotu, podpořit jeho blízké nebo prostě jen pomoci najít, co v jejich životě s těžkou nemocí stojí za to.
Kdy může skončit karanténa? Byla vládní omezení přehnaná? Jak se může pandemie dál vyvíjet? Přečtěte si v novém tištěném Reflexu velký rozhovor s profesorem Pavlem Kolářem a imunologem Jaroslavem Svobodou >>>